大腸ポリープとは
 ポリープとは、胃や腸などの内壁に発生する、きのこ状やいぼ状の腫瘍の総称です。大腸ポリープは、その中でも大腸の粘膜にできたものを指します。大腸ポリープは大きくなるとがん化する可能性が高いといわれており、小さなものでもがんの成分を含んでいたり、最初からがんとして発生する場合があります。発症は40代頃から増えはじめ、年齢とともに発生しやすくなります。自覚症状がないため気づかない人も多く、60代になると約2人に1人が大腸ポリープを持っているともいわれています。
ポリープとは、胃や腸などの内壁に発生する、きのこ状やいぼ状の腫瘍の総称です。大腸ポリープは、その中でも大腸の粘膜にできたものを指します。大腸ポリープは大きくなるとがん化する可能性が高いといわれており、小さなものでもがんの成分を含んでいたり、最初からがんとして発生する場合があります。発症は40代頃から増えはじめ、年齢とともに発生しやすくなります。自覚症状がないため気づかない人も多く、60代になると約2人に1人が大腸ポリープを持っているともいわれています。
大腸ポリープの種類
大腸ポリープは、腫瘍性ポリープと非腫瘍性ポリープに分けられます。腫瘍性ポリープには「通常型腺腫」や「鋸歯状ポリープ」があり、非腫瘍性ポリープには「過誤腫性ポリープ」や「炎症性ポリープ」などがあります。また、形状によって「有茎性」と「無茎性」に分けられ、大きさも5mm以下の小さなものから、3cmを超える大きなものまでさまざまです。
腺腫性ポリープ
大腸の粘膜は、微絨毛(びじゅうもう)と呼ばれる非常に小さな突起で覆われています。そのくぼみの中にある腺組織の表面にできるのが「腺腫性ポリープ」です。腺腫性ポリープは大腸ポリープの中で最もよく見られるタイプで、サイズが大きいものや形が不規則なものほど、がん化のリスクが高まります。そのため、腺腫性ポリープは積極的に大腸カメラ(内視鏡)で切除します。 さらに、腺腫性ポリープは形態により、以下の3つに分類されます。
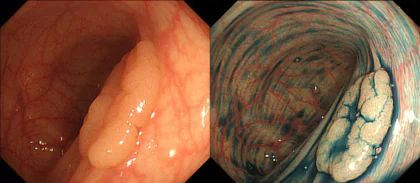
腺管腺腫
腺管の形態を保ったポリープで、腺腫ポリープの80%がこのタイプです。
絨毛腺腫
絨毛の形態を保ったポリープで、その発生頻度は20%程です。 しかし、腺腫性ポリープのなかで最もがん化しやすいタイプです。
腺管絨毛腺腫
腺管腺腫と絨毛腺腫が混合したもの、発生頻度は1〜2%
鋸歯状ポリープ
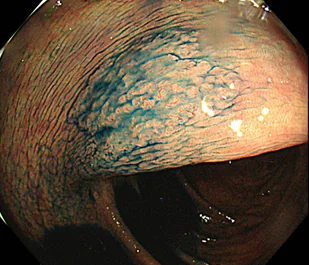
鋸歯状ポリープは、ノコギリの歯のような形状を示す病変の総称です。かつては、がん化しないと考えられていましたが、近年の研究により、その一部から大腸がんが発生することが明らかになってきました。右の写真に示すのは、鋸歯状病変の一種である「無茎性鋸歯状腺腫」です。主に大腸の右側に生じやすく、周囲と同じ色調またはやや褪色した色合いを示す、比較的平坦なポリープとして認められます。
消化管ポリポーシス
消化管ポリポーシスとは、食道を除く消化管に100個以上のポリープが多発する状態を指します。通常のポリープとは区別して扱われ、その多くは遺伝性の疾患です。中でも家族性大腸ポリポーシスでは、一部のポリープから大腸がんが発生することが明らかになっています。ご家族にこの病気をお持ちの方がいらっしゃる場合は、早めにご相談ください。
形状の違いによる分類
隆起型
きのこ状や半球状に突出しているもの。
表面型
低く平らに広がったもの。
陥凹型
中心にくぼみがあるもの。がんの可能性が高い。
大腸ポリープの検査と治療
大腸ポリープの検査は、主に大腸内視鏡検査によって行われます。検査中にポリープが見つかった場合、その場で治療を行うことも可能です。治療の基本は内視鏡による切除で、ポリープの大きさ・形状・表面の性状などを確認したうえで治療方針を決定します。腫瘍性ポリープであれば、内視鏡の先端に装着した器具を用いて切除(内視鏡的大腸ポリープ切除術)を行いますが、種類や大きさによって切除方法は異なります。
当院では、大腸ポリープの切除において、安全性が高く出血の少ない「コールドスネアポリペクトミー」を実施しています。これは、大腸カメラ検査の際に、内視鏡スコープの先端から金属ワイヤーをかけてポリープを切除する方法です。高周波電流を使用しないため、切除後の出血が少なく、腸管穿孔のリスクもほとんどありません。
日帰り大腸ポリープ切除
大腸カメラ検査では、ポリープを発見した際にその場で切除を行うことができます。以前は入院による切除が一般的でしたが、近年は身体への負担が少なく、安全に施行できるようになったため、クリニックでの日帰り切除も可能となりました。検査と治療を同日に完了できるため、時間的・経済的な負担を軽減できる点が大きな特徴です。
大腸ポリープ・大腸がんの予防
大腸ポリープの予防には、生活習慣の改善が欠かせません。動物性たんぱく質や脂肪の過剰摂取、食物繊維の不足が原因の一つと考えられています。そのため、バランスの取れた食生活に加え、適度な運動を習慣化し、禁煙・節酒を心がけることが大切です。また、定期的に大腸カメラ検査を受け、ポリープを早期に発見・切除することが、大腸がんへの進行を防ぐ最も確実な方法です。大腸ポリープを切除すること自体が、大腸がんの予防なのです。一方で、大腸カメラ検査に対する不安から、受診をためらう方も少なくありません。この情報が、皆様の検査への理解を深め、受診率の向上に少しでもつながればと願っています。特に、ご家族に大腸がんを指摘された方や治療を受けた方がいらっしゃる場合は、ぜひ一度大腸カメラ検査を受けていただくことをおすすめします。














